| Chirurgiavascolare.bo.it |
|
ATEROSCLEROSI
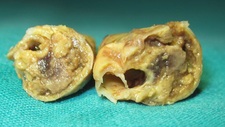
La patologia che colpisce più frequentemente le arterie è l'aterosclerosi. E’ così chiamata perché caratterizzata dalla formazione, all’interno della parete arteriosa, di materiale ateromasico – costituito da grasso, cellule morte, cellule infiammatorie, piccoli vasi sanguigni - che porta alla sclerosi, cioè all’irrigidimento della parete arteriosa. Tale condizione può portare a restringimenti (stenosi) del lume o cedimenti della parete (aneurismi).
E’ bene ricordare che ogni terapia, medica o chirurgica, che può essere effettuata sulle arterie colpite dall’aterosclerosi, agisce solo sulle conseguenze della malattia, risolvendole o rallentandone il decorso, ma non guarisce la malattia di base. Come primo e irrinunciabile provvedimento terapeutico è opportuno pertanto eliminare o curare i fattori di rischio alla base dell'aterosclerosi - Fumo, Ipertensione, Diabete, Obesità- e agire sulla prevenzione primaria e secondaria eseguendo regolari check-up così da tenere sotto controllo gli eventuali danni causati dalla malattia.
E’ bene ricordare che ogni terapia, medica o chirurgica, che può essere effettuata sulle arterie colpite dall’aterosclerosi, agisce solo sulle conseguenze della malattia, risolvendole o rallentandone il decorso, ma non guarisce la malattia di base. Come primo e irrinunciabile provvedimento terapeutico è opportuno pertanto eliminare o curare i fattori di rischio alla base dell'aterosclerosi - Fumo, Ipertensione, Diabete, Obesità- e agire sulla prevenzione primaria e secondaria eseguendo regolari check-up così da tenere sotto controllo gli eventuali danni causati dalla malattia.
STENOSI CAROTIDEA
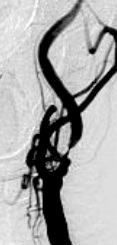
La parola carotide deriva dal greco Karos, che significa "sopore con immobilità". Infatti gli antichi credevano che in questa sede fosse il centro del sonno; inoltre va considerato che la compressione della carotide porta rapidamente alla perdita di coscienza. Le arterie carotidi decorrono lateralmente nel collo e - dopo un primo tratto definito carotide comune - si dividono in carotide esterna - che vascolarizza la faccia, lingua, bocca, scalpo, laringe e faringe - ed in carotide interna - che porta sangue al cervello. La biforcazione tra carotide interna ed esterna è la sede più frequente di aterosclerosi, per motivi principalmente emodinamici. Le placche ateromasiche, composte come visto in particolare da grasso (lipidi, colesterolo), calcio, cellule morte, cellule infiammatorie, piccoli vasi sanguigni, portano al progressivo restringimento del lume dell'arteria (stenosi). Una stenosi serrata delle carotidi può causare un riduzione dell’ apporto di sangue al cervello, ma va considerato che il circolo cerebrale è supportato anche da altre importanti arterie, le arterie vertebrali. Attraverso il poligono di Willis , alla base del cranio, carotidi e vertebrali confluiscono tra loro, in modo tale che l' ostruzione di uno dei vasi principali possa essere compensata dagli altri.
Perché allora le placche carotidee sono così importanti? Quando la placca carotidea cresce al punto tale da alterare il flusso sanguigno - quando diventa cioè “emodinamicamente significativa” - si crea una accelerazione del flusso. Il flusso vorticoso che ne deriva porta all'erosione e alla frammentazione della superficie della placca. I frammenti che si staccano dalla superficie possono andare ad occludere le arterie terminali del cervello. Questo è il meccanismo che porta all’ictus (o stroke). Lo stroke può essere massivo, anche letale oppure localizzato, con effetti permanenti o reversibili. Tutto dipende dall'entità e dal tipo delle aree cerebrali colpite. Gli stroke reversibili sono chiamati TIA (transient ischaemic attacks) (regrediscono entro qualche ora) e sono solitamente un campanello di allarme molto importante. Se non correttamente interpretati e trattati possono essere seguiti in breve tempo da un vero e proprio ictus. I sintomi che si verificano più frequentemente sono: paralisi o perdita di forza ad un braccio o ad una gamba, perdita improvvisa della vista da un occhio, incapacità di parlare adeguatamente.
Diagnosi e Trattamento
E' stato dimostrato che una percentuale tra il 20 e il 50% dei TIA è dovuto alla patologia carotidea. Mediante l'esecuzione di un ecocolor doppler delle carotidi, esame veloce e non invasivo, è possibile diagnosticare perfettamente la presenza di una placca carotidea, la sua morfologia e il grado di stenosi, che viene solitamente espresso in termini di riduzione percentuale del diametro. Il trattamento può essere chirurgico (endoarterectomia) o medico (terapia antiaggregante). Studi multicentrici randomizzati hanno evidenziato che nei pazienti asintomatici, cioè che non hanno manifestato nessuno dei sintomi neurologici descritti sopra, il trattamento chirurgico è indicato quando la stenosi supera il 70-75%. Pazienti che abbiano accusato sintomi neurologici devono essere trattati anche in presenza di stenosi meno importanti. La corretta indicazione al trattamento però va oltre questo semplice schema, e deve essere formulata dallo specialista sulla base della valutazione di ogni singolo paziente, perché deve tenere conto di molteplici fattori, come la eventuale concomitanza di altre patologie, le condizioni fisiche e psichiche.
Il trattamento chirurgico si può eseguire in anestesia generale o locoregionale e consiste nella rimozione completa della placca della carotide. Questo intervento, che oggigiorno può essere eseguito con rischi operatori maggiori complessivamente bassi (nell’ordine dell’1-2%) è comunque un intervento estremamente delicato. Nei pazienti ad alto rischio chirurgico, si può eseguire un intervento in anestesia locale sotto controllo radiologico che consiste nel posizionamento di uno stent (reticella metallica cilindrica) all'interno della carotide tramite un accesso attraverso l’arteria femorale all’inguine.
Il rischio di recidiva dopo l’intervento chirurgico è estremamente basso e solitamente la stenosi che si riforma non ha il rischio di frammentazione della placca primitiva. E’ comunque opportuno fare periodici controlli post-operatori con l’ecodoppler.
Perché allora le placche carotidee sono così importanti? Quando la placca carotidea cresce al punto tale da alterare il flusso sanguigno - quando diventa cioè “emodinamicamente significativa” - si crea una accelerazione del flusso. Il flusso vorticoso che ne deriva porta all'erosione e alla frammentazione della superficie della placca. I frammenti che si staccano dalla superficie possono andare ad occludere le arterie terminali del cervello. Questo è il meccanismo che porta all’ictus (o stroke). Lo stroke può essere massivo, anche letale oppure localizzato, con effetti permanenti o reversibili. Tutto dipende dall'entità e dal tipo delle aree cerebrali colpite. Gli stroke reversibili sono chiamati TIA (transient ischaemic attacks) (regrediscono entro qualche ora) e sono solitamente un campanello di allarme molto importante. Se non correttamente interpretati e trattati possono essere seguiti in breve tempo da un vero e proprio ictus. I sintomi che si verificano più frequentemente sono: paralisi o perdita di forza ad un braccio o ad una gamba, perdita improvvisa della vista da un occhio, incapacità di parlare adeguatamente.
Diagnosi e Trattamento
E' stato dimostrato che una percentuale tra il 20 e il 50% dei TIA è dovuto alla patologia carotidea. Mediante l'esecuzione di un ecocolor doppler delle carotidi, esame veloce e non invasivo, è possibile diagnosticare perfettamente la presenza di una placca carotidea, la sua morfologia e il grado di stenosi, che viene solitamente espresso in termini di riduzione percentuale del diametro. Il trattamento può essere chirurgico (endoarterectomia) o medico (terapia antiaggregante). Studi multicentrici randomizzati hanno evidenziato che nei pazienti asintomatici, cioè che non hanno manifestato nessuno dei sintomi neurologici descritti sopra, il trattamento chirurgico è indicato quando la stenosi supera il 70-75%. Pazienti che abbiano accusato sintomi neurologici devono essere trattati anche in presenza di stenosi meno importanti. La corretta indicazione al trattamento però va oltre questo semplice schema, e deve essere formulata dallo specialista sulla base della valutazione di ogni singolo paziente, perché deve tenere conto di molteplici fattori, come la eventuale concomitanza di altre patologie, le condizioni fisiche e psichiche.
Il trattamento chirurgico si può eseguire in anestesia generale o locoregionale e consiste nella rimozione completa della placca della carotide. Questo intervento, che oggigiorno può essere eseguito con rischi operatori maggiori complessivamente bassi (nell’ordine dell’1-2%) è comunque un intervento estremamente delicato. Nei pazienti ad alto rischio chirurgico, si può eseguire un intervento in anestesia locale sotto controllo radiologico che consiste nel posizionamento di uno stent (reticella metallica cilindrica) all'interno della carotide tramite un accesso attraverso l’arteria femorale all’inguine.
Il rischio di recidiva dopo l’intervento chirurgico è estremamente basso e solitamente la stenosi che si riforma non ha il rischio di frammentazione della placca primitiva. E’ comunque opportuno fare periodici controlli post-operatori con l’ecodoppler.
ARTERIOPATIA OSTRUTTIVA DEGLI ARTI INFERIORI
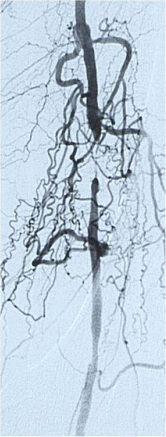
Anche in questo caso la malattia più frequente è l’aterosclerosi, con il conseguente restringimento progressivo del lume dell’arteria (stenosi), e deficit di vascolarizzazione. Molto spesso questa patologia può rimanere asintomatica proprio perché la progressione avviene molto gradualmente nel tempo, permettendo la formazione di circoli collaterali che garantiscono una sufficiente vascolarizzazione del piede. I primi sintomi possono essere crampi muscolari che insorgono durante la marcia (claudicatio) e che regrediscono con il riposo. In molte persone anziane questi disturbi non influiscono sulla qualità di vita, ma sono mal tollerati dalle persone giovani che svolgono attività fisica regolare. Con la progressione della malattia l’ostruzione delle arterie si estende, e l’ischemia che ne deriva porta dapprima al dolore continuo, presente anche a riposo, e successivamente alla comparsa di lesioni trofiche dei tessuti (gangrena). In queste situazioni, se non si interviene prontamente, il rischio della perdita dell’arto è estremamente alto.
Diagnosi e trattamento
La diagnosi di questa patologia può essere fatta con una visita specialistica contestualmente all’esame ecodoppler. Una volta sicuri della diagnosi il trattamento può essere impostato con terapia medica nei casi più lievi, ma nei casi di patologia più avanzata è fondamentale risolvere le ostruzioni arterose. Ciò è possibile o con interventi di “angioplastica endoluminale” –dilatazione dei punti di restringimento tramite cateteri a palloncino- oppure con interventi chirurgici di bypass, con l’inserimento di “arterie artificiali” create o con vene del paziente stesso o con segmenti di materiale sintetico.
Il diabete è spesso presente nei pazienti con questo tipo di patologia, e determina una distribuzione caratteristica delle lesioni arteriose. Le arterie tibiali sono quelle infatti colpite più frequentemente in questi casi. Inoltre anche i nervi subiscono lesioni, determinando una diminuita sensibilità al dolore. In questo modo il paziente tende a sottovalutare l’estensione della patologia proprio perché non avverte dolore; diventerà consapevole della gravità della patologia arteriosa alla comparsa di ulcere e perdite di tessuto. In aggiunta a ciò, nei pazienti diabetici è anche più facile la sovrainfezione batterica che provoca un aggravamento repentino delle lesioni. I pazienti diabetici dovranno quindi tutelarsi adottando calzature specifiche che impediscano i traumatismi cronici a livello del piede e quindi la formazione di lesioni accidentali.
E' importante quindi non sottovalutare i primi sintomi, e sottoporsi subito ad una visita specialistica in modo da valutare l’estensione della patologia. L’ecocolordoppler permette infatti di ottenere una “fotografia” affidabile delle arterie e delle aree occluse.
Diagnosi e trattamento
La diagnosi di questa patologia può essere fatta con una visita specialistica contestualmente all’esame ecodoppler. Una volta sicuri della diagnosi il trattamento può essere impostato con terapia medica nei casi più lievi, ma nei casi di patologia più avanzata è fondamentale risolvere le ostruzioni arterose. Ciò è possibile o con interventi di “angioplastica endoluminale” –dilatazione dei punti di restringimento tramite cateteri a palloncino- oppure con interventi chirurgici di bypass, con l’inserimento di “arterie artificiali” create o con vene del paziente stesso o con segmenti di materiale sintetico.
Il diabete è spesso presente nei pazienti con questo tipo di patologia, e determina una distribuzione caratteristica delle lesioni arteriose. Le arterie tibiali sono quelle infatti colpite più frequentemente in questi casi. Inoltre anche i nervi subiscono lesioni, determinando una diminuita sensibilità al dolore. In questo modo il paziente tende a sottovalutare l’estensione della patologia proprio perché non avverte dolore; diventerà consapevole della gravità della patologia arteriosa alla comparsa di ulcere e perdite di tessuto. In aggiunta a ciò, nei pazienti diabetici è anche più facile la sovrainfezione batterica che provoca un aggravamento repentino delle lesioni. I pazienti diabetici dovranno quindi tutelarsi adottando calzature specifiche che impediscano i traumatismi cronici a livello del piede e quindi la formazione di lesioni accidentali.
E' importante quindi non sottovalutare i primi sintomi, e sottoporsi subito ad una visita specialistica in modo da valutare l’estensione della patologia. L’ecocolordoppler permette infatti di ottenere una “fotografia” affidabile delle arterie e delle aree occluse.
ANEURISMI
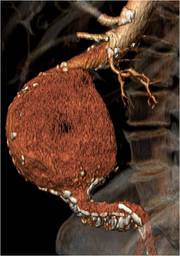
L'aneurisma è una dilatazione di un segmento di arteria causata da un indebolimento della sua parete. Tutte le arterie possono essere colpite da questa patologia, ma la sede più frequente è l'aorta addominale. Sedi frequenti sono anche l'arteria poplitea (dietro il ginocchio), la carotide e la succlavia. Gli aneurismi possono avere forma sacculare o fusiforme, e , in base alla loro sede, possono andare incontro a diversi tipi di complicanza, tutte piuttosto gravi.
Cause e conseguenze
Il 95% degli aneurismi è determinato da fenomeni degenerativi della parete legati all’aterosclerosi. A livello dell’aorta addominale sono più colpiti gli uomini rispetto alle donne, con un rapporto di 10:1 tra i 60-70 anni di età e di 6-7:1 tra i 70 e gli 80 anni. L’incidenza aumenta con l’aumentare dell’età e, come vedremo più avanti, la loro evoluzione naturale è verso la rottura. In altre sedi, in particolare a livello popliteo, la complicanza più frequente dell’aneurisma è la completa trombizzazione, cioè l'occlusione improvvisa, che porta ad una ischemia della gamba talmente grave da richiederne a volte l’amputazione immediata.
L'esatto meccanismo patogenetico alla base della formazione degli aneurismi non è ancora conosciuto, ma vi sono studi che presuppongono una associazione tra aterosclerosi e alterazioni del tessuto connettivo.
Importanza del diametro dell'aneurisma.
Il diametro dell’aneurisma . da considerare in senso antero.posteriore o laterao-lateale, non in senso longitudinale - è molto importante perché influisce sul rischio di complicanze. A livello dell’aorta addominale il rischio di rottura è minimo al di sotto dei 4 cm di diametro, ma sale progressivamente con l’aumentare del diametro e raggiunge il 10-15% anno al di sopra dei 6 cm. Poiché il rischio operatorio è nell’’ordine del 2-5% , l’intervento è indicato quando il diametro supera i 5, 5.5. cm, ma va valutato anche in base ad altri importanti fattori (velocità di accrescimento, sintomi, condizioni generali del paziente).
In distretti diversi dall’aorta addominale le indicazioni al trattamento sono più difficilmente schematizzabili, e devono essere prese in considerazione della diversa evoluzione della patologia nella sede specifica: per esempio, gli aneurismi poplitei vanno trattati in relazione al rischio di trombosi improvvisa con conseguente ischemia dell’arto che possono determinare.
Trattamento
Gli aneurismi dell’aorta addominale possono essere trattati o con un trattamento chirurgico, che consiste nella resezione della zona dilatata e la sua sostituzione con un innesto di materiale sintetico, o con l’inserimento di un’endoprotesi, che viene posizionata sotto controllo radiologico attraverso due piccole incisioni inguinali. Questo secondo tipo di intervento va eseguito dopo una accurata valutazione preoperatoria, perché è di fondamentale importanza misurare i diametri e le lunghezze precise dell’aneurisma per poter inserire una endoprotesi che si adatti perfettamente al caso in questione.
Cause e conseguenze
Il 95% degli aneurismi è determinato da fenomeni degenerativi della parete legati all’aterosclerosi. A livello dell’aorta addominale sono più colpiti gli uomini rispetto alle donne, con un rapporto di 10:1 tra i 60-70 anni di età e di 6-7:1 tra i 70 e gli 80 anni. L’incidenza aumenta con l’aumentare dell’età e, come vedremo più avanti, la loro evoluzione naturale è verso la rottura. In altre sedi, in particolare a livello popliteo, la complicanza più frequente dell’aneurisma è la completa trombizzazione, cioè l'occlusione improvvisa, che porta ad una ischemia della gamba talmente grave da richiederne a volte l’amputazione immediata.
L'esatto meccanismo patogenetico alla base della formazione degli aneurismi non è ancora conosciuto, ma vi sono studi che presuppongono una associazione tra aterosclerosi e alterazioni del tessuto connettivo.
Importanza del diametro dell'aneurisma.
Il diametro dell’aneurisma . da considerare in senso antero.posteriore o laterao-lateale, non in senso longitudinale - è molto importante perché influisce sul rischio di complicanze. A livello dell’aorta addominale il rischio di rottura è minimo al di sotto dei 4 cm di diametro, ma sale progressivamente con l’aumentare del diametro e raggiunge il 10-15% anno al di sopra dei 6 cm. Poiché il rischio operatorio è nell’’ordine del 2-5% , l’intervento è indicato quando il diametro supera i 5, 5.5. cm, ma va valutato anche in base ad altri importanti fattori (velocità di accrescimento, sintomi, condizioni generali del paziente).
In distretti diversi dall’aorta addominale le indicazioni al trattamento sono più difficilmente schematizzabili, e devono essere prese in considerazione della diversa evoluzione della patologia nella sede specifica: per esempio, gli aneurismi poplitei vanno trattati in relazione al rischio di trombosi improvvisa con conseguente ischemia dell’arto che possono determinare.
Trattamento
Gli aneurismi dell’aorta addominale possono essere trattati o con un trattamento chirurgico, che consiste nella resezione della zona dilatata e la sua sostituzione con un innesto di materiale sintetico, o con l’inserimento di un’endoprotesi, che viene posizionata sotto controllo radiologico attraverso due piccole incisioni inguinali. Questo secondo tipo di intervento va eseguito dopo una accurata valutazione preoperatoria, perché è di fondamentale importanza misurare i diametri e le lunghezze precise dell’aneurisma per poter inserire una endoprotesi che si adatti perfettamente al caso in questione.
